امبولیزاسیون برونشیال چیست و چرا انجام می شود؟
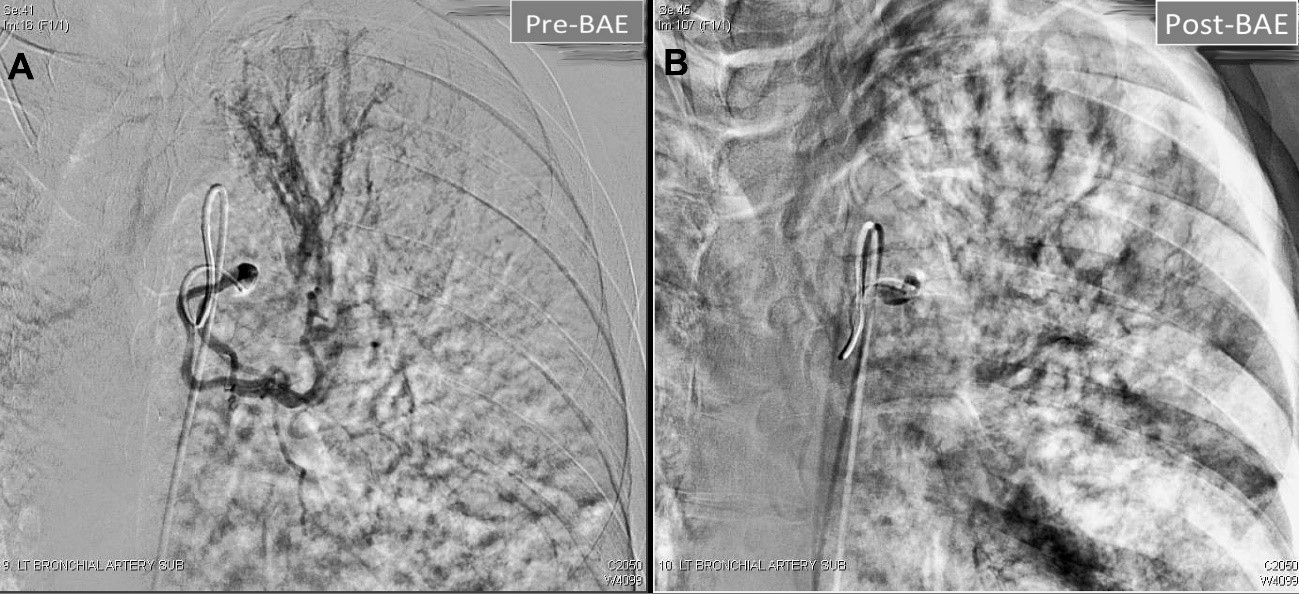
امبولیزاسیون برونشیال (Bronchial Artery Embolization - BAE) یک روش پیشرفته و کمتهاجمی در رادیولوژی مداخلهای است که با هدف اصلی کنترل خونریزی فعال یا تهدیدکننده حیات ریوی (هموپتیزی) به کار میرود. هموپتیزی، که به خروج خون از مجاری هوایی اشاره دارد، میتواند از نظر بالینی یک اورژانس جدی تلقی شود، به ویژه زمانی که حجم خون دفعی بالا باشد (هموپتیزی شدید که معمولاً بیش از ۱۰۰ تا ۳۰۰ میلیلیتر در ۲۴ ساعت تعریف میشود).
این وضعیت خطرناک اغلب زمینههای پاتولوژیک متعددی دارد، که شایعترین آنها عبارتند از: برونکوکتازی (گسترش غیرطبیعی و تخریب دیواره برونشها)، سل ریوی فعال یا بهبود یافته، عفونتهای قارچی، آمبولی ریوی، و مهمتر از همه، کارسینومهای برونکوژنیک (سرطان ریه). در بسیاری از این شرایط، التهاب مزمن و تغییرات ایسکمیک باعث ایجاد نئووَسکولاریزاسیون (رگزایی) غیرطبیعی و شکننده در دیواره برونشها میشوند که این عروق جدید، اغلب شریانهای برونشیال تحریک شده، منبع اصلی خونریزیهای شدید هستند.
هدف اساسی از BAE، شناسایی دقیق شریان تغذیهکننده خونریزی (معمولاً شاخهای از آئورت یا شریانهای بیندندهای) و مسدود کردن انتخابی آن با استفاده از مواد امبولیک (انسداد دهنده) است، تا جریان خون به بافت آسیبدیده قطع شده و خونریزی متوقف گردد، در حالی که کمترین آسیب به بافت سالم ریه وارد میشود.
مکانیسم و اصول علمی
** آناتومی عروق برونشیال
شریانهای برونشیال، برخلاف شریانهای ریوی که اکسیژنرسانی اصلی ریه را بر عهده دارند، مسئول تغذیه بافتهای برونش، پلورای احشایی، و عروق بزرگ در ناحیه ریشه ریه هستند.
- منشأ: معمولاً شاخههای اصلی از آئورت توراسیک (بخش نزولی) منشعب میشوند. بهطور کلی، دو شریان برونشیال چپ و یک یا دو شریان برونشیال راست وجود دارد.
- توزیع: این شریانها از طریق درخت برونشیال به ریه نفوذ کرده و به شبکه مویرگی دیواره برونش میرسند.
- پاتوفیزیولوژی خونریزی: در بیماریهایی مانند برونکوکتازی یا سل، التهاب مزمن منجر به افزایش فشار در این عروق و اتساع آنها (آنوریسم یا اکتازی) میشود. این رگهای متسع و دارای دیواره نازک (اغلب فاقد لایه الاستیک کامل) به شدت مستعد پارگی و خونریزی هستند.
** اصول مداخلهای (Embolization Principle)
اصول BAE بر پایه استفاده از فلوروسکوپی پیشرفته و تکنیکهای کاتتریزاسیون برای دستیابی به شاخههای کوچک عروقی استوار است:
- کاتتریزاسیون و شناسایی: یک کاتتر هدایت کننده به داخل آئورت توراسیک هدایت میشود. سپس، یک میکروکاتتر بسیار باریک به دقت درون شریان برونشیال منشأ خونریزیدهنده قرار میگیرد.
- تأیید منبع خونریزی (توهمزایی): تزریق ماده حاجب (Contrast Agent) به همراه تصویربرداری آنژیوگرافی انجام میشود تا جریان متناقض، نشت ماده حاجب (Active extravasation)، یا وجود ترومبوز/آنوریسمهای کوچک مشخص شود.
- انسداد انتخابی: ماده امبولیک (مانند ذرات PVA یا کویلها) به صورت کنترل شده و در دوزهای کوچک به داخل شریان تزریق میشود. هدف این است که مواد امبولیک دقیقاً در محلی که خونریزی فعال است یا در جایی که شریان به دلیل آسیبدیدگی دیواره ضعیف شده، مستقر شوند و جریان خون در آن ناحیه قطع شود (Occlusion).
- اولویت ایمنی: در حین امبولیزاسیون، توجه ویژه به جلوگیری از شانت (مسیر انحرافی) به سمت عروق حیاتی مانند عروق تغذیهکننده نخاع (به خصوص شریان آدامکیویچ - Artery of Adamkiewicz) یا شریانهای کرونری، امری حیاتی است.
اندیکاسیونها (موارد کاربرد)
امبولیزاسیون برونشیال یک روش نجاتبخش است که در شرایط خاصی ارجحیت دارد:
- هموپتیزی شدید یا تهدیدکننده حیات: زمانی که بیمار مقادیر زیادی خون (معمولاً بیش از ۱۰۰ میلیلیتر در ساعت یا حجم قابل توجه در ۲۴ ساعت) دفع میکند و نیاز به تثبیت وضعیت همودینامیک دارد.
- بیماریهای مزمن ریوی با خونریزی مکرر:
- برونکوکتازی شدید: شایعترین علت نیاز به BAE در کشورهای توسعهیافته.
- سل ریوی (به ویژه نوع کاویتاسیون): خونریزیهای ناشی از تخریب بافتی سل.
- کارسینوم برونکوژنیک: به ویژه تومورهایی که به طور مستقیم در مجاورت شریانهای بزرگ قرار دارند.
- سایر موارد: آبسههای ریوی، عفونتهای قارچی مزمن (مانند آسپرژیلوزیس)، یا ترومای نافذ ریه. - موارد خونریزی مکرر بدون پاسخ به درمانهای محافظهکارانه: عدم موفقیت در کنترل خونریزی با درمانهای دارویی، پرفیوژن بافتی، یا برونکوسکوپی سنگین.
- آمادگی پیش از جراحی (Preoperative Stabilization): در بیمارانی که به دلیل خونریزی شدید، نیاز به تثبیت وضعیت قبل از عمل رزکسیون ریه (Lobectomy یا Pneumonectomy) دارند، BAE میتواند حجم خونریزی در حین جراحی را به شدت کاهش دهد و ریسک بیهوشی و جراحی را پایین آورد.
مراحل انجام پروسیجر
فرآیند BAE یک مداخله رادیولوژیک دقیق است که نیازمند همکاری تیمی و برنامهریزی دقیق است:
** مرحله ۱: ارزیابی و تصویربرداری اولیه
- تاریخچه و معاینه: ارزیابی دقیق حجم خونریزی، وضعیت همودینامیک بیمار (فشار خون، ضربان قلب)، و علت زمینهای (در صورت امکان).
- آنژیوگرافی سیتی (CTA): این مرحله حیاتی است. یک CTA با تزریق ورید کنترل شده، محل دقیق منبع خونریزی (معمولاً ناحیهای با افزایش غیرطبیعی خونرسانی شریانی) و آناتومی شاخههای برونشیال و عروق تغذیهکننده نخاع را مشخص میکند.
- برنامهریزی مسیر: مسیر دسترسی از شریان فمورال معمولاً ترجیح داده میشود، هرچند دسترسی از طریق شریان براکیال یا رادیال نیز امکانپذیر است.
** مرحله ۲: کاتتریزاسیون و دسترسی عروقی
- پس از ضدعفونی و بیحسی موضعی، یک غلاف (Sheath) در شریان فمورال قرار داده میشود.
- با استفاده از هدایت فلوروسکوپی، یک کاتتر راهنما (Guide Catheter) تا قوس آئورت پیش برده میشود.
- سپس، میکروکاتتر (با قطر داخلی معمولاً بین ۰.۰۱۸ تا ۰.۰۲۷ اینچ) از طریق کاتتر راهنما به سمت شریانهای برونشیال هدایت میشود. شناسایی شریانهای برونشیال راست (که اغلب مستقیماً از آئورت منشأ میگیرند) یا شریانهای برونشیال چپ (که اغلب از شریان سابکلاوین یا آئورت منشأ میگیرند) نیازمند مهارت بالایی است.
** مرحله ۳: نقشهبرداری و آنژیوگرافی تشخیصی
- تزریق دقیق ماده حاجب (معمولاً یونیکهگزول یا ایزواگزاجلوژیک) در دوزهای کم و پیوسته (Low-Rate Injection) برای مشاهده دقیق الگوی خونرسانی.
- نشانههای کلیدی: در آنژیوگرافی، شریان خونریزیدهنده اغلب به صورت یک شریان متسع، پرپیچوخم، یا با نشت مشخص ماده حاجب به داخل برونش (Active Blush) دیده میشود.
** مرحله ۴: امبولیزاسیون انتخابی و کنترل جریان
- پس از تأیید دقیق محل، ماده امبولیک انتخاب شده (معمولاً کویلهای فلزی یا ذرات PVA) به آرامی و پیوسته از طریق میکروکاتتر تزریق میشود.
- هدف این است که انسداد در نزدیکی نقطه خونریزی (Distal Occlusion) رخ دهد، بدون اینکه ماده امبولیک به عروق غیرهدف برگردد (Reflux).
- پس از تزریق مواد امبولیک، یک آنژیوگرافی کنترلی انجام میشود تا اطمینان حاصل شود که خونریزی متوقف شده است و هیچ گونه شانت خطرناکی به عروق نخاعی یا کرونری وجود ندارد.
** مرحله ۵: پایان مداخله
- در صورت موفقیتآمیز بودن انسداد، کاتتر و غلاف برداشته میشوند و هموستاز در محل ورود شریان اعمال میگردد.
مواد و تکنیکها در امبولیزاسیون
انتخاب ماده امبولیک بستگی به اندازه شریان مورد نظر، محل خونریزی، و نیاز به انسداد موقت یا دائم دارد.
** مواد امبولیک رایج
- ذرات PVA (Polyvinyl Alcohol) یا ذرات هیستوآکریلیک:
- کاربرد: ایدهآل برای مسدود کردن شبکههای مویرگی و شریانهای کوچک (قطر کمتر از ۱ میلیمتر).
- ویژگیها: این ذرات پس از تزریق، متورم شده و انسداد فیزیکی ایجاد میکنند. معمولاً در سایزهای 150 تا 800 میکرومتر استفاده میشوند. کنترل دقیق بر میزان تزریق برای جلوگیری از آمبولیهای ناخواسته بسیار مهم است. - کویلهای فلزی (Metal Coils):
- کاربرد: برای شریانهای بزرگتر (قطر بیش از ۱.۵ میلیمتر) و ایجاد انسداد در نزدیکی دهانه شریان.
- ویژگیها: کویلها پس از رهاسازی، در داخل لومن عروق شکل خود را حفظ میکنند و انسداد دائمی ایجاد مینمایند. کویلهای کوچکتر (Microcoils) اغلب در انتهای پروسیجر برای اطمینان از انسداد کامل شریان اصلی به کار میروند. - ژلهای امبولیک (مانند Onyx): در برخی مراکز برای انسداد کامل شریانهای بسیار متعرج و کوچک استفاده میشوند، اما کاربرد آنها در BAE کمتر رایج از PVA و کویلها است.
** تکنیکهای تصویربرداری و ایمنی
- تصویربرداری دیجیتال زیر دوز (Low-Dose Digital Subtraction Angiography - DSA): برای کاهش دوز پرتوی دریافتی توسط بیمار و تیم پزشکی، تکنیکهای پیشرفته کاهش نویز و افزایش کنتراست به کار میروند.
- میکروکاتترهای تخصصی: استفاده از میکروکاتترهایی با دیواره نازک (Low-profile) اجازه میدهد تا دسترسی به شاخههای انتهایی بدون آسیب رساندن به ساختار عروق انجام شود.
- نظارت بر شریانهای غیرهدف: به طور مداوم باید با تزریقهای کوچک بررسی شود که آیا خونریزی از طریق شاخههای جانبی به نخاع یا سایر ارگانها جریان یافته است یا خیر. تشخیص زود هنگام این نشتها (مانند مشاهده زودرس رنگ در لولههای وریدی در ناحیه T10-L1) به متخصص اجازه میدهد تا تزریق را متوقف کند و از ایسکمی نخاعی جلوگیری نماید.
مزایا و اثربخشی
BAE به دلیل ماهیت کمتهاجمیاش، مزایای قابل توجهی نسبت به جراحی باز دارد:
- نرخ موفقیت بالا در کنترل خونریزی: در منابع معتبر، نرخ توقف فوری خونریزی با BAE موفقیتآمیز معمولاً بین ۹۰٪ تا ۹۵٪ گزارش میشود.
- حداقل تهاجم (Minimally Invasive): به دلیل ورود از طریق یک برش کوچک در کشاله ران، نیاز به بیهوشی عمومی نیست (اغلب از آرامبخشی عمیق استفاده میشود) و بیمار دوره نقاهت کوتاهتری را تجربه میکند.
- حفظ بافت ریوی: در مقایسه با جراحی که ممکن است نیازمند برداشتن بخشی از ریه باشد، BAE با حفظ کامل بافت ریه عملکرد تنفسی را حفظ میکند.
- قابلیت تکرار: در صورت عود خونریزی (که در برونکوکتازی شایع است)، این روش قابلیت تکرار دارد، هرچند باید بین پروسیجرها فاصله زمانی کافی در نظر گرفته شود.
- دوره بستری کوتاه: بیماران معمولاً ظرف ۲۴ تا ۴۸ ساعت پس از عمل مرخص میشوند.
عوارض احتمالی و مدیریت ریسک
اگرچه BAE روشی ایمن است، اما مانند هر مداخله عروقی، با ریسکهایی همراه است که مدیریت آنها برای موفقیت بلندمدت ضروری است:
- عوارض موضعی در محل ورود: کبودی، هماتوم، یا خونریزی در محل ورود شریان فمورال. این عوارض معمولاً با فشار مستقیم مدیریت میشوند.
- تب و سندروم پس از امبولیزاسیون (Post-Embolization Syndrome): شایعترین عارضه غیرمرتبط با ایسکمی، شامل تب خفیف، درد قفسه سینه، و سرفه خفیف به مدت چند روز پس از انسداد است. این وضعیت ناشی از نکروز موضعی بافت است و معمولاً با داروهای مسکن و ضدالتهاب کنترل میشود.
- عوارض جدی: ایسکمی نخاعی (Spinal Cord Ischemia): این خطرناکترین عارضه است که در صورت تزریق ناخواسته مواد امبولیک به شاخههای عروق نخاعی رخ میدهد. این شریانها گاهی اوقات به طور مشترک از شریان برونشیال منشأ میگیرند. در صورت بروز، میتواند منجر به ضعف موقت یا دائمی اندامهای تحتانی شود.
- پیشگیری: نظارت دقیق آنژیوگرافی بر عروق پشتی و استفاده از کویلهای بسیار کوچک در نزدیکی محل آنژیوگرافی شریانهای برونشیال راست. - دیسفاژی یا التهاب مری: اگر شریان برونشیال راست به شاخههای عروقی مری (Coronary plexus) متصل شده باشد، انسداد میتواند باعث التهاب موقت مری شود که معمولاً با درمانهای حمایتی بهبود مییابد.
- عفونت: احتمال نادر عفونت در ناحیه نکروز شده ریه وجود دارد که نیازمند درمان آنتیبیوتیکی مناسب است.
مراقبتهای پس از عمل و پیگیری
مراقبتهای پس از BAE برای اطمینان از تثبیت وضعیت بیمار و درمان علت زمینهای ضروری است:
- پایش همودینامیک و تنفسی: بیمار حداقل ۲۴ ساعت تحت نظر است تا اطمینان حاصل شود که خونریزی به طور کامل متوقف شده و وضعیت فشار خون و اکسیژنرسانی پایدار است.
- آزمایشگاهی: کنترل روزانه سطح هموگلوبین (Hb) برای تشخیص خونریزیهای پنهان یا عود کننده.
- تصویربرداری کنترلی: انجام CT قفسه سینه پس از چند روز یا هفته برای ارزیابی میزان انسداد موفق، بررسی عوارض احتمالی (مانند آبسههای کوچک)، و ارزیابی وضعیت بافت ریه.
- درمان علت زمینهای: BAE یک درمان برای کنترل خونریزی است، نه درمان قطعی بیماری اصلی. بیمار باید برنامه درمانی بلندمدت برای برونکوکتازی (فیزیوتراپی تنفسی، آنتیبیوتیکها) یا درمان آنکولوژیک (برای سرطان) را ادامه دهد.
- دارودرمانی: معمولاً آنتیبیوتیکها برای پیشگیری از عفونت ناشی از نکروز بافت، و مسکنها برای مدیریت درد موقت تجویز میشوند.
جمعبندی علمی و چشمانداز آینده
امبولیزاسیون برونشیال (BAE) به طور گستردهای به عنوان درمان خط اول در مدیریت اورژانسی هموپتیزی شدید و غیرقابل کنترل شناخته میشود. با پیشرفت در تکنیکهای تصویربرداری با رزولوشن بالا (High-Resolution Imaging)، توسعه میکروکاتترهای کوچکتر، و بهبود مواد امبولیک که امکان انسداد دقیقتر و انتخابیتر را فراهم میکنند، موفقیتهای بالینی به شدت افزایش یافته است.
نرخ موفقیت این روش، که به طور مستمر در حال بهبود است (اغلب بالای ۹۵٪ در توقف خونریزی حاد)، آن را به گزینهای بسیار مطلوبتر نسبت به جراحی باز تبدیل کرده است. ایمنی بالا، تهاجم کم، و زمان بازیابی کوتاه، نقش BAE را در حفظ جان و بهبود کیفیت زندگی بیمارانی که با تهدید خونریزی ریوی مزمن یا حاد مواجه هستند، تثبیت کرده است. این روش نمادی از قدرت رادیولوژی مداخلهای در مدیریت بیماریهای پیچیده ریوی است.